肝硬変
| 別名 | cirrhosis of the liver |
|---|
疾患スピード検索で表示している情報は、以下の書籍に基づきます。
「臨床医マニュアル 第5版」は、医歯薬出版株式会社から許諾を受けて、書籍版より一部(各疾患「Clinical Chart」および「臨床検査に関する1項目」)を抜粋のうえ当社が転載しているものです。転載情報の著作権は,他に出典の明示があるものを除き,医歯薬出版株式会社に帰属します。
詳細な情報は「臨床医マニュアル第5版」でご確認ください。 (リンク先:http://www.ishiyaku.co.jp/search/details.aspx?bookcode=731690)
Clinical Chart
- 肝硬変は,長期にわたる慢性肝炎または慢性肝障害の終末像であり,それ以前の段階に比べ,致死的合併症の頻度が高くなる.肝硬変の予後に関する一般的な指標はChild-Pugh scoreである.スコアの要素のなかでも容易に改善させる方法のないビリルビン値が重要で,T-Bil≧3 mg/dLでは肝不全を招く恐れから食道静脈瘤や肝癌などの致死的合併症の治療が実施困難となり,T-Bil≧5 mg/dLになると肝移植以外に有意な生命予後改善の手段はない.
- 生命予後に重大な影響をもたらす肝硬変の合併症とは,原発性肝癌,消化管出血,肝不全である.1990年以降内視鏡的治療の発達で消化管出血は致死的でなくなり,肝不全対策も進歩した結果,肝硬変の死因の大半を肝癌が占めるようになっている.
- 肝硬変の成因と重症度によって注意すべき合併症の頻度は異なる.したがって肝硬変の診断と同時に成因と重症度を見極めるように努める.たとえばC型肝硬変の死因は約80%肝細胞癌に限定されるが,アルコール性肝硬変の死因の半数以上は現在でも消化管出血である.B型肝硬変では無視できない頻度で肝炎の急性増悪・肝不全があり,原発性胆汁性肝硬変では肝不全がもっとも重要である.
- わが国の肝硬変の成因の約70%はウイルス性であり,アルコール性,NASHなど脂肪肝炎が20%前後を占める.残る数%は原発性胆汁性肝硬変や自己免疫性肝炎や,代謝性疾患である(日本肝臓学会ホームページ www.jsh.or.jp/doc/guidelines/kankouhen.pdf参照).成因の分類には病歴聴取と肝炎ウイルスマーカー,自己抗体など自己免疫系マーカーの解読が重要である.
- 肝生検や腹腔鏡をためらってはならない.これらの侵襲的検査で得られる重要な情報が2つある.ひとつは肝硬変の原因,もうひとつは肝硬変の進展度である.
- 肝硬変のマネジメントのポイントは3点ある.第1は原因療法で,近年ウイルス肝硬変の予後は抗ウイルス療法で激変した.第2は栄養療法で,これも近年肝硬変の予後を改善した大きな要因である.第3は重要な合併症のスクリーニングとその対処である.
詳細を見る
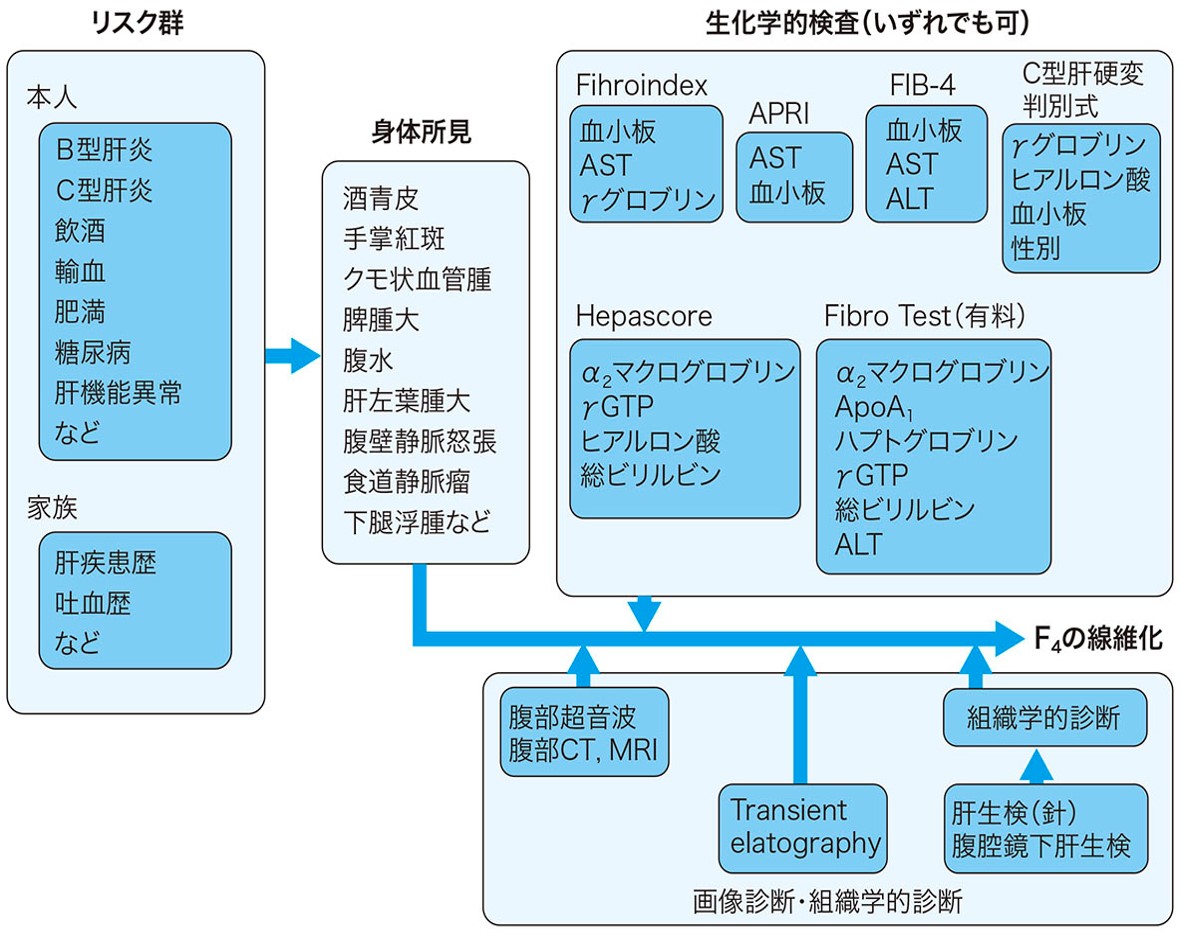
診断(図4)
- ①問診
- ①肝硬変の病因のうち,患者の病因は何かを念頭におく(表1).
- ②肝硬変のステージはどの段階か(臨床・病理 原発性肝癌取扱い規約(2000年11月 第4版). 金原出版, p.11, 2007 参照)を意識して,非代償転機の既往を聞く(浮腫,腹水の出現歴,黄疸歴,肝性脳症の有無,消化管出血の有無など).
- ②理学的所見
- ①クモ状血管腫,teleangiectasia,手掌紅斑,ばち状指:これらの所見は非代償期肝硬変に高頻度である.
- ②腹壁静脈怒張(caput medusae を含む):門脈圧亢進症の理学的所見
- ③羽ばたき振戦:これがみられれば肝性脳症Ⅱ度以上で,すなわち非代償期肝硬変である.
- ④浮腫・腹水:浮腫は一般に脛骨前面で,腹水は腹部の波動で診断する.これらの出現は,循環動態が hyperdynamic circulatory stateにあることを意味し,肝硬変が非代償期にあるかまたは代償期肝硬変に比較的急性の肝障害が加わったことを意味する.
- ③検査
Child-Pugh score または Child 分類で症例ごとに肝硬変の重症度を把握する(臨床・病理 原発性肝癌取扱い規約(2000年11月 第4版). 金原出版, p.11, 2007 参照).- ①血液検査:肝硬変では血小板減少が特徴で,通常100,000~200,000/mm3以下(ただし,脾摘後のケースやB型肝硬変でウイルス学的に落ち着いている場合,アルコール性肝硬変で比較的長期に断酒している場合や NASH では>150,000/mm3であることも少なくない)貧血を伴うときは大球性正色素性貧血で,非代償期では白血球も減少する.
- ②生化学検査:AST>ALTのトランスアミナーゼ上昇,胆道系酵素の上昇とともに,Ch-E,T-P,s-Alb の減少とγ-Glb の上昇が特徴
- ③凝固系:プロトロンビン時間(PT),活性化部分トロンボプラスチン時間(APTT)の延長,フィブリノーゲンの減少がみられる.
- ④腫瘍マーカー:癌の合併がなくともしばしば AFPや CEA,CA19-9 の上昇がみられる.肝硬変の外来管理には AFP と PIVKA-Ⅱを計測し,画像診断での肝癌早期診断を補完する.
- ④その他
耐糖能の低下が高頻度にみられる.また,γ-Glb の上昇を反映し,たとえ自己免疫性の肝硬変でなくとも自己抗体の陽性率が高い.たとえばリウマチ因子の陽性率は関節リウマチより高率(約 80%)である. - ⑤画像診断
進行した肝硬変では腹部エコー,CTで肝縁の鈍化,左葉の相対的腫大,脾腫で診断可能.シンチグラムはより診断に有効である.肝硬変の外来管理を行ううえではウイルス性肝硬変では腹部エコーを 3 カ月ごと, CT(造影 CT)と MRI(EOB-MRI)をそれぞれ最低年 1 回施行する.ウイルス性肝硬変以外の肝硬変でも腹部エコーを半年に1 回,CT/MRI はやはり年1 回施行して肝発癌監視を行う. - ⑥腹腔鏡・肝生検
肝障害の原因診断・確定診断,ことに特殊型(自己免疫性肝疾患)の診断においては現在でも必要性が高い. - ⑦MRCP
硬化性胆管炎(IgG4 関連硬化性胆管炎 IgG4RSC,原発性硬化性胆管炎 PSC)を原因とする肝硬変では,直接的胆道造影より侵襲の軽い MRCP を 6~12 カ月ごとに行い,胆管癌を監視する.
詳細を見る
- 表 1 肝硬変の成因診断・問診のポイント
- 表はPC版サイトをご覧ください