急性腹症
![]()
acute abdomen
疾患スピード検索で表示している情報は、以下の書籍に基づきます。
「臨床医マニュアル 第5版」は、医歯薬出版株式会社から許諾を受けて、書籍版より一部(各疾患「Clinical Chart」および「臨床検査に関する1項目」)を抜粋のうえ当社が転載しているものです。転載情報の著作権は,他に出典の明示があるものを除き,医歯薬出版株式会社に帰属します。
「臨床医マニュアル 第5版」 編集:臨床医マニュアル編集委員会
Copyright:(c) Ishiyaku Publishers, Inc., 2016.
詳細な情報は「臨床医マニュアル第5版」でご確認ください。
(リンク先:http://www.ishiyaku.co.jp/search/details.aspx?bookcode=731690)
Clinical Chart
- 急性腹症とは「急激に起こる強い腹痛を主訴とする腹部疾患の総称」であり,その多くは短時間に急激に症状が増悪し,開腹手術を余儀なくされることも多い.
- 急性腹症と思われる場合,外科医と緊密な連携をとりながら診療にあたる.
- 急性腹症診療のポイントは①全身管理,②症状制御,③診断,④手術適応の判断,である.
- 急性腹症の原因が腹腔内臓器にないことがあり,このような疾患の存在を念頭に置く.
- オピオイドを含む除痛治療は急性腹症の診断の障害とはならない.積極的に除痛すべきである.
- 診断がつかない場合,原則として入院で経過をみる.
診療の一般原則
急性腹症にはさまざまな重篤な疾患がある.バイタルのチェックや,見た目の重症感が大切である.バイタルサインに変化がある場合,それはwork up を急がなければいけないことを示唆する.診断を急ぐとともに大径の静脈路を確保して大量輸液を開始する.
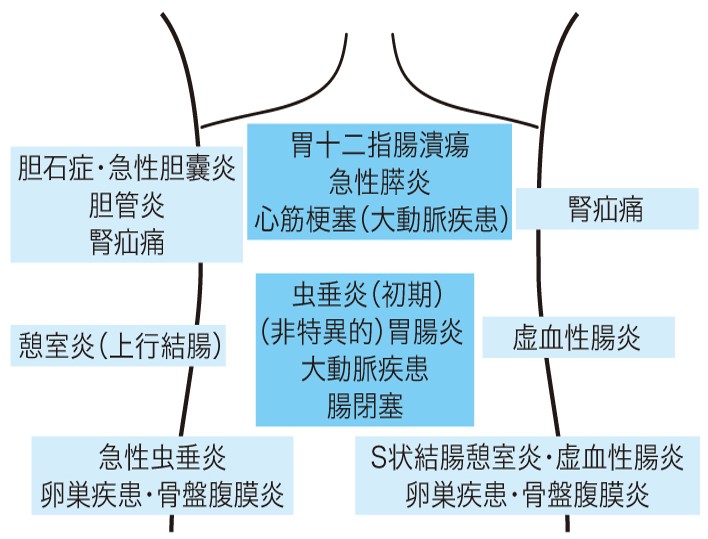
腹痛の項でも触れているが,腹痛一般の診療にかかわる原則を再度確認する.腹痛患者に対するアプローチでは解剖学的部位から責任臓器を類推し,責任臓器の疾患の特徴を踏まえて,その疾患に合致する随伴症候があるかを検証するのが一般的である(図1).
痛みに消長がある場合は,管腔臓器の蠕動によって生じる疼痛である可能性が高いが,持続痛であっても,「痛みに変化がある」という表現をする患者もいる.胆石の疼痛は「胆石疝痛」という別名があるため誤解されやすいが,持続痛である.尿管結石をはじめとする,このような管腔臓器の異常による疼痛はしばしば激烈であり,患者は「のたうち回る」.これに対して,腹膜炎では体動で疼痛が増強するため患者は「じっと」していることが多い.また突発的な発症は血管病変や管腔臓器が「詰まる,破れる,裂ける」病態を示唆する.悪性腫瘍で突発的な症状が出現することはまれである.痛みの程度を客観的に把握することは困難であるが,「冷汗」を伴った場合は一定以上の疼痛であったことを示す.
身体所見では,視診と触診を重要視する.聴診にはあまり重きを置きすぎないほうがよい.視診では,腹部全体を観察し異常に膨隆している部位がないか,鼠径部も含めて観察する.呼吸運動の際に腹壁の動きが悪い場合,腹膜炎の存在が示唆される.触診には一定のルールがある.
腹部の触診
診察前にまず手を温める.患者には仰臥位を取らせて膝をまげてもらう.腹筋の緊張を取るために,腹式呼吸を行わせるが,緊張のあまりこれが困難な場合は診察の際に検者(医師)の左手を患者の胸骨上において適度の圧をかける.こうすれば,患者は胸式呼吸しにくくなるので,腹式呼吸を行うようになる.ついで,患者自身に一番痛いという場所を指で示してもらう.その部位から一番離れた部位から触診を開始する.非常に柔らかいタッチですこしずつ痛みの強い場所に触診部位をずらしていき,圧痛および筋硬直の有無とその存在を明らかにする.反跳痛と呼ばれる診察方法は不要な痛みを惹起するので,軽い打診での患者の反応を見る方法(percussion tenderness,あるいはtapping pain)を行うとよい.筋硬直は,どうしても腹壁の緊張がとれない患者では検出困難であるし,肥満患者や高齢者では,汎発性腹膜炎であっても筋硬直を検出できない
救急患者を受け入れる多くの病院で常時CT 撮影が可能な時代となり,そのような環境で診療している医師にとっては「CT を撮影するかどうか」と「CT 所見をどう読むか」が急性腹症診療のなかで多くのウエイトを占めるようになってしまった.さほどにCT の診断力は絶大であり,現在では「虫垂炎と思って手術したら憩室炎だった」というようなことはほとんどなくなった.また,大動脈解離は造影CT でなければ診断できない.そのようなCT 全盛時代にあっては,最終的にはCT を撮影しなければならないことも多いが,病歴と身体診察から多くの疾患は推定が可能であり,またそうしなければCT の所見に振り回されることになる.腹痛の項でも触れたが,急性腹症においても疼痛部位の解剖から責任臓器を特定する.
腹痛の項でも触れているが,腹痛一般の診療にかかわる原則を再度確認する.腹痛患者に対するアプローチでは解剖学的部位から責任臓器を類推し,責任臓器の疾患の特徴を踏まえて,その疾患に合致する随伴症候があるかを検証するのが一般的である(図1).
痛みに消長がある場合は,管腔臓器の蠕動によって生じる疼痛である可能性が高いが,持続痛であっても,「痛みに変化がある」という表現をする患者もいる.胆石の疼痛は「胆石疝痛」という別名があるため誤解されやすいが,持続痛である.尿管結石をはじめとする,このような管腔臓器の異常による疼痛はしばしば激烈であり,患者は「のたうち回る」.これに対して,腹膜炎では体動で疼痛が増強するため患者は「じっと」していることが多い.また突発的な発症は血管病変や管腔臓器が「詰まる,破れる,裂ける」病態を示唆する.悪性腫瘍で突発的な症状が出現することはまれである.痛みの程度を客観的に把握することは困難であるが,「冷汗」を伴った場合は一定以上の疼痛であったことを示す.
身体所見では,視診と触診を重要視する.聴診にはあまり重きを置きすぎないほうがよい.視診では,腹部全体を観察し異常に膨隆している部位がないか,鼠径部も含めて観察する.呼吸運動の際に腹壁の動きが悪い場合,腹膜炎の存在が示唆される.触診には一定のルールがある.
腹部の触診
診察前にまず手を温める.患者には仰臥位を取らせて膝をまげてもらう.腹筋の緊張を取るために,腹式呼吸を行わせるが,緊張のあまりこれが困難な場合は診察の際に検者(医師)の左手を患者の胸骨上において適度の圧をかける.こうすれば,患者は胸式呼吸しにくくなるので,腹式呼吸を行うようになる.ついで,患者自身に一番痛いという場所を指で示してもらう.その部位から一番離れた部位から触診を開始する.非常に柔らかいタッチですこしずつ痛みの強い場所に触診部位をずらしていき,圧痛および筋硬直の有無とその存在を明らかにする.反跳痛と呼ばれる診察方法は不要な痛みを惹起するので,軽い打診での患者の反応を見る方法(percussion tenderness,あるいはtapping pain)を行うとよい.筋硬直は,どうしても腹壁の緊張がとれない患者では検出困難であるし,肥満患者や高齢者では,汎発性腹膜炎であっても筋硬直を検出できない
救急患者を受け入れる多くの病院で常時CT 撮影が可能な時代となり,そのような環境で診療している医師にとっては「CT を撮影するかどうか」と「CT 所見をどう読むか」が急性腹症診療のなかで多くのウエイトを占めるようになってしまった.さほどにCT の診断力は絶大であり,現在では「虫垂炎と思って手術したら憩室炎だった」というようなことはほとんどなくなった.また,大動脈解離は造影CT でなければ診断できない.そのようなCT 全盛時代にあっては,最終的にはCT を撮影しなければならないことも多いが,病歴と身体診察から多くの疾患は推定が可能であり,またそうしなければCT の所見に振り回されることになる.腹痛の項でも触れたが,急性腹症においても疼痛部位の解剖から責任臓器を特定する.
-
図1 腹痛部位と関連臓器・疾患の関係