虚血性心疾患
![]()
ischemic heart disease
疾患スピード検索で表示している情報は、以下の書籍に基づきます。
「臨床医マニュアル 第5版」は、医歯薬出版株式会社から許諾を受けて、書籍版より一部(各疾患「Clinical Chart」および「臨床検査に関する1項目」)を抜粋のうえ当社が転載しているものです。転載情報の著作権は,他に出典の明示があるものを除き,医歯薬出版株式会社に帰属します。
「臨床医マニュアル 第5版」 編集:臨床医マニュアル編集委員会
Copyright:(c) Ishiyaku Publishers, Inc., 2016.
詳細な情報は「臨床医マニュアル第5版」でご確認ください。
(リンク先:http://www.ishiyaku.co.jp/search/details.aspx?bookcode=731690)
Clinical Chart
検査
<ポイント>
- ①急性冠症候群を疑う心電図所見は,ST 上昇,ST 低下,T 波の陰転である.
- ②過去の心電図があれば比較すると変化をとらえやすい.
- ③心電図が正常であっても虚血性心疾患を否定できない.
胸痛を主訴とする患者においては,速やかに12 誘導心電図検査を行うことが重要である.ACSを疑う場合はまずST の上昇に注意する(表1).ST 上昇が解剖学的に近接する2誘導以上で1 mm以上上昇する場合は,ST 上昇型心筋梗塞(ST-elevation myocardialinfarction:STEMI)の可能性が高く,速やかに冠動脈インターベンションが可能な施設への搬送が必要である.またSTEMI では鏡像変化といって解剖学的反対側での誘導でST 低下をきたしている場合が多く,他の疾患(非特異的ST 上昇)と鑑別が可能である(表2).ST 上昇を認める場合は虚血の部位の推測が可能であるが,ST 低下からは推測ができない.
V1,2,3でST 低下,V1,2で高いR 波を認め,胸痛が持続する場合は後壁梗塞の疑いがある.V6よりも外側壁での誘導でST 上昇を認める(図1).
ST 低下やT 波の陰転を認め,胸痛が持続している場合は非ST 上昇型心筋梗塞やACS の可能性が高い.いずれにせよ専門施設への搬送が必要である.軽微なST 変化の場合は過去の心電図との比較で判定ができる場合が多い.検診などの心電図も参考になるので,かならず保存をしておく.また時間経過でST 変化が明らかになる場合もある.
左脚ブロックがあったりWPW症候群やペースメーカ植え込み後の患者では,過去の心電図との比較が参考になる場合もあるが,判定が困難なことが多い.
非発作時の労作性狭心症では当然であるが,心電図変化がなくても虚血性心疾患は否定できない.ACSであっても心電図の変化がないか軽微で診断ができない場合もある.またST 上昇があれば虚血の部位判断から重症度が推測されるが,ST 変化が軽微でも軽症であるとはいえない.3 枝病変で広範囲の虚血が生じた場合は,ST 変化が軽微であることはよく知られている.左冠動脈主幹部が閉塞した重症心筋梗塞では,広範囲にST 低下を認めるがST の上昇は示さないことが多い.
ST 変化以外には心室性,上室性不整脈,房室ブロックなどの徐脈性不整脈などにも注意が必要である.特に心筋梗塞の場合院外死亡の最大の原因は心室頻拍・心室細動であり,モニターによる監視が必要である.
[負荷心電図・ホルター心電図]
虚血性心疾患の診断として安定型狭心症であれば負荷心電図によるST 変化が診断に有用である.マスター負荷は簡便で外来診療中や診療所でも施行可能であるが,医師監視下行われるトレッドミルや,エルゴメーター負荷が,安全性,特異性の点でも望ましい.無症候性心筋虚血の診断にも有用であり,特に糖尿病患者の虚血性心疾患の有無を判断するのに施行される.
また心筋梗塞後や冠動脈バイパス手術後の心臓リハビリテーション中の運動耐容能の決定のために,施行されることもある.
当然であるが心筋梗塞,ACS が疑われる場合には施行してはならない.
運動負荷心電図の陽性基準(循環器病の診断と治療に関するガイドライン, 1998-1999年度合同研究報告 参照)を示す.
ホルター心電図でST 低下の判定は困難なことが多く,かならずしも行われていない.ただし異型狭心症や無症候性心筋虚血の判定には有用である.異型狭心症の場合一般的に朝方に発作が起こることが多く,ホルターでST 上昇を認める場合がある.心拍数変動が虚血性心疾患の予後判定に参考になる場合がある.また心筋梗塞後などで心室性不整脈の有無をチェックすることは,将来の突然死予防に重要である.
[血液検査]
<ポイント>
- ①急性心筋梗塞,不安定狭心症など急性冠症候群の臨床診断に有用な生化学マーカとしてクレアチニンキナーゼ,トロポニン,H-FABP,ミオグロビンなどがある.
- ②BNP は心筋梗塞後など心不全合併例のフォローアップに有用である.
- ③脂質や血糖のフォローアップは虚血性心疾患の2 次予防のリスク管理に必要である.
急性心筋梗塞の診断は病歴,心電図の継時的変化,心筋壊死マーカーの上昇などを組み合わせて行われる.特に心筋壊死マーカーの上昇は必須である(表4).
クレアチニンキナーゼ(CPK)は古典的ではあるが現在ももっとも汎用される壊死マーカーである.血中CPK は心筋梗塞発症後3~4 時間後から上昇を始め,24 時間程度でピークとなり,数日で正常化する.自然に再還流した場合や再還流療法を行った場合は,より速やかにピークに達し,壊死組織からのwash out のためより最高値が高くなる傾向がある.CPKのアイソザイムとしてMM,MB,BB があり,MB は心筋内に大量に存在し心筋特異度が高い.CPK,CKMB の最高値は心筋壊死量と相関すると考えられ,梗塞の大きさを推定するのに有用である.
心筋トロポニンは心筋の収縮調節蛋白であり,T,I,C が存在する.トロポニンT またはI の測定が臨床的に使用されている.トロポニンT は全血迅速診断キットがあり,数滴の血液で15 分程度で結果が判明し,救急外来でも測定可能である.発症後3~4 時間で有意な上昇を示し,10 日程度上昇が遷延する.(トロポニンI で5 日程度)健常者では末梢血液中に存在しないため,非常に鋭敏な心筋壊死マーカーとなっている.またCPK が上昇しない程度の微小心筋障害でも検出が可能である.発症72 時間におけるトロポニンT 値は梗塞量を反映するとされ,短期および長期予後を推定できる.心不全や心筋炎,肺血栓塞栓症でも上昇することがあり,さらに腎不全の場合は偽陽性があるので注意が必要である.
心臓脂肪酸結合蛋白(H-FABP)は心筋細胞質に存在し,心筋梗塞発症2~3 時間以内の超急性期に上昇する.このためトロポニンT と比較してもより急性期の心筋梗塞の診断が可能である.迅速診断キットがあり,救急外来で使用可能である.心筋特異度が低く,大動脈解離,心不全,肺血栓塞栓症,腎障害などで陽性になりうるため,注意が必要である.
BNP(B型ナトリウム利尿ペプチド)やNT-proBNPは種に左室の負荷を反映して左室心筋から分泌される.心筋虚血への特異度は低いが,心筋梗塞発症後の長期予後とよく相関する.BNP は残存する心筋から分泌され,心筋予備能を反映すると考えられている.その後の心不全のフォローアップにも有用で,数カ月に一度程度測定しフォローすることが望ましい.NT-proBNP は腎排泄のため,腎機能低下例では高値を示す.
糖尿病や脂質異常症のフォローは,心筋梗塞をはじめとした虚血性心疾患の2 次予防で極めて重要である.総コレステロール,HDL コレステロール,LDLコレステロール,中性脂肪(TG)や,血糖,HbA1cの測定が必要である.LDL コレステロールを100 未満に抑えることが2 次予防の観点で重要である.2 次予防の観点としてHbA1c を7.0%未満に抑えることが重要である.
[心エコー]
<ポイント>
- ①心エコーは簡単にベットサイドで施行できるため,虚血心疾患の診断,評価に重要なツールである.総合医にとってはかならず習得すべき技術である.
- ②心電図でははっきりしない虚血性変化を心エコーで判断できる可能性がある.
心エコーは簡便であり非侵襲的で繰り返し施行できるという点で大変有用なツールである.一般的に生理検査技師が検査の中心を担っているが,医師にとっても総合外来や救急の現場で有用な検査であり,これからの総合医はかならず身につけるべき技術といってよい.胸痛をきたす疾患の鑑別,虚血性心疾患の診断,心筋梗塞の虚血部位の診断,合併症の有無など,短時間で有用な情報を幅広く収集できる.
胸痛をきたす疾患の鑑別としては,特に重症なものとして肺血栓塞栓症,解離性大動脈瘤がある.肺血栓塞栓症では右室への圧負荷のため左室が圧排される.解離性大動脈瘤では上行大動脈に乖離があればフラップが観察できるし,心臓の周りに心嚢液が観察できる場合もある.
心筋梗塞の場合は虚血心筋の局在診断や対応する冠動脈病変の推測が可能である.壁運動異常が心室中隔の前半や前壁であれば前下行枝病変,側後壁であれば回旋枝病変,右室,心室中隔の後半,下壁であれば右冠動脈病変の可能性が高い.虚血症状が消失している場合でもACS であれば気絶心筋となり壁運動の低下を認める場合もある.運動負荷心エコーやドブタミン負荷エコーは,安静時壁運動の低下を認めない虚血心筋の診断に有用である.
心機能の評価や基礎疾患の有無などの判定にも有用である.収縮機能障害の程度は,心筋梗塞後の重要な予後決定因子である.
心筋梗塞では心室中隔穿孔や急性の僧帽弁逆流など重症な合併症をきたす場合がある.表に心筋梗塞による合併症を示す.
[冠動脈CT その他の非侵襲的画像診断]
<ポイント>
- ①冠動脈CT は近年冠動脈疾患の低侵襲的な検査法でもっとも進歩,普及してきたツールといってよい.放射線被曝が問題であったが,技術的進歩でかなり低減されている.
- ②冠動脈狭窄の診断に非常に有用であり,有意狭窄の存在を否定する陰性的中率は非常に高い(99%).
- ③なんどでも繰り替えし施行でき胸痛患者の鑑別,PCI 後のフォローなどで有用である.ただしヨード造影剤による腎毒性やアレルギーの発生は問題となる.
冠動脈CT(図2)は冠動脈狭窄病変の診断や,プラークの描出など血管内腔の評価に有用である.64列MDCT を用いた他施設共同研究報告では,感度84%,特異度90%,陽性的中率51%,陰性的中率99%であった.CT は血管内プラークの描出に優れるため,冠動脈造影との比較では陽性的中率は低くなるが,陰性的中率は極めて高い.最近では脂質低下療法にてプラークの退縮が知られており,CT による定期的な観察評価が可能である.造影が必要でありヨード造影剤によるアナファラキシーショックや腎毒性の問題がある.また心拍数が多い場合や石灰化が強い病変では,冠動脈評価が困難となる.心拍数が多い場合はあらかじめβブロッカーの投与を行う.
心臓MRI は壁運動,心筋の浮腫,心筋虚血,心筋壊死の評価の点で優れており,急性心筋梗塞後に施行している施設が多い.最近では冠動脈の評価も可能となっている.
心臓核医学検査は,冠動脈造影など形態画像では得られない血流や代謝などの機能的評価に優れており,特に冠動脈疾患の治療適応決定などで行われる.
[冠動脈造影法およびその他のイメージング]
- ①冠動脈造影は虚血性心疾患の確定診断,経皮的冠動脈形成術やバイパス術など治療方針の決定のために行われる.
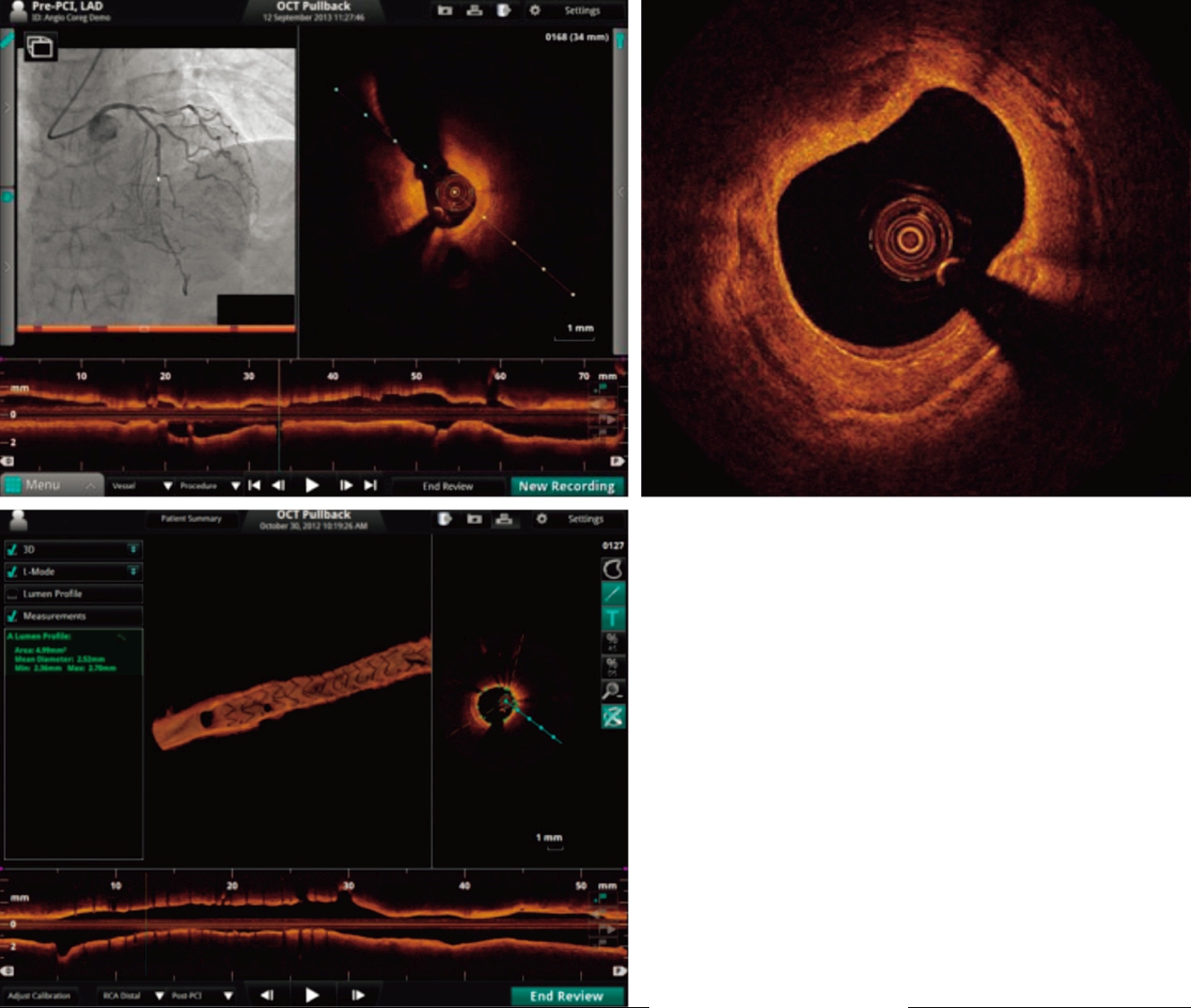
- ②IVUS(intravascular ultrasound)やOCT(optical coherence tomography)など血管内イメージング機器は,冠動脈造影以上の血管内病態の情報をもたらし,病態の把握を行うとともに,治療方針の決定に有用である.
- ① 冠動脈造影:侵襲的な検査であるが,虚血心疾患の診断や冠動脈インターベンションの適応,方法を決定するうえで,現在も必要欠くべからざる方法である.以前は大腿動脈から施行されていたが,出血性合併症が起こりやすく,安静時間も長いことから,現在はインターベンションも含めて橈骨(上腕)動脈から施行する傾向にある.検査だけであれば施行後の安静はほぼ必要でないため,日帰りでも検査可能である.手技時間が長い場合や太いカテーテルを挿入する必要がある場合,形態的に上肢からの施行が無理な場合は大腿動脈から施行される.冠動脈造影では冠動脈に左であれば5~8 cc,右であれば3~5 cc 程度を注入しながら,多方向から動画撮影を行う.日本で一般的に用いられている冠動脈AHA 分類を図3に示す.
冠動脈の狭窄度は視覚的判定法と定量的冠動脈造影法(quantitative coronary angiography:QCA)がある.視覚的判定では多方向からの造影のうち,最も狭窄度の強い方向での狭窄部位前後の平均血管径で狭窄部位の直径を割った値である.完全閉塞は100%で75%以上を有意狭窄としている.
- ② 血管内超音波法(IVUS):IVUS は血管内に挿入したプローベから放出した超音波を利用して,反射波から血管内部の断層画像を描出する方法である.プラークや血栓,冠動脈解離,石灰化など血管壁の性状や構造を詳細に観察できる.また正確な血管径,血管内径を測定できるので,PCI 時のステントやバルーンの選択に有用である.
- ③ 光干渉断層法(OCT):OCT は超音波の代わりに近赤外線を用いて血管内部の断層画像を描出する方法である(図4).IVUS より解像度は10 倍とより鮮明な画像が得られる.
- ④ 冠血流予備比(FFR):FFR はガイドワイヤーの先端から3 cm の部位に圧センサーが付いており,この狭窄遠位部圧(Pd)と大動脈圧(Pa)(カテーテル先端圧)との比を求める方法である(FFR=Pd/Pa).
圧を求める場合は最大充血を惹起するためアデノシンを投与する.FFR<0.75 で虚血陽性,>0.8 で虚血陰性とする.FFR は中等度狭窄の評価において有用であり,びまん性狭窄や多肢病変,入口部病変,主幹部病変などの虚血評価に重要である.PCI やバイパス術などの適応を決定する場合に,病変の狭窄度だけでなくFFRの評価が有用と考えられている.
- ① 冠動脈造影:侵襲的な検査であるが,虚血心疾患の診断や冠動脈インターベンションの適応,方法を決定するうえで,現在も必要欠くべからざる方法である.以前は大腿動脈から施行されていたが,出血性合併症が起こりやすく,安静時間も長いことから,現在はインターベンションも含めて橈骨(上腕)動脈から施行する傾向にある.検査だけであれば施行後の安静はほぼ必要でないため,日帰りでも検査可能である.手技時間が長い場合や太いカテーテルを挿入する必要がある場合,形態的に上肢からの施行が無理な場合は大腿動脈から施行される.冠動脈造影では冠動脈に左であれば5~8 cc,右であれば3~5 cc 程度を注入しながら,多方向から動画撮影を行う.日本で一般的に用いられている冠動脈AHA 分類を図3に示す.
[大血管,末梢血管スクリーニング]
- 虚血性心疾患は全身のアテローム性動脈硬化の一形態であるから,大血管や末梢血管にもその変化が及んでいる場合がある.問診や既往歴に加えて全身血管のスクリーニング検査が必要である.
血管のスクリーニング検査としては超音波検査が有用である.特に頸動脈超音波で頸動脈狭窄の有無を腹部超音波で腹部大動脈瘤の有無を検査する.腹部超音波検査時に腎動脈狭窄の有無もチェックする.必要があれば頭頸部MRI,MRA や胸腹部CT 検査を追加する.慢性閉塞性動脈硬化症の有無の判定には上肢足関節血圧比(ABPI)が簡単で有用である.低下が認められれば下肢アンギオCT やMRA などで狭窄の有無を検査する.末梢血管病変の有無はPCI 後の患者の予後にも結びつく重要なポイントであり,フォローアップの時も十分注意を払う必要がある.
-
表1 ST の偏位
ST 上昇 1 ) V2,V3以外の誘導ではJ 点(QRS とST 部分の接続部)の上昇が0.1 mV(1 mm)以上 2 ) V2,V3誘導ではJ 点の上昇が ⅰ.40 歳より若い男性では0.25 mV(2.5 mm)以上 ⅱ.40 歳以上の男性では0.2 mV(2.0 mm)以上 ⅲ.女性では0.15 mV(1.5 mm)以上 ST 低下 1 ) V2,V3以外の誘導ではJ 点の下降が0.05 mV(0.5mm)以下 2 ) V2,V3誘導ではJ 点の下降が0.1 mV(1 mm)以下 -
表2 心筋梗塞以外でST 上昇,陰性T 波をきたす疾患
1 .急性心膜炎,心筋炎
2 .心室瘤
3 .大動脈解離
4 .急性肺梗塞,肺塞栓
5 .早期脱分極
6 .左室肥大,肥大型心筋症
7 .左脚ブロック,WPW 症候群
8 .中枢(くも膜下出血など),自律神経異常
9 .高カルシウム,高カリウム
10.神経筋疾患(筋ジストロフィーなど)
11.不整脈源性右室心筋症
12.Brugada 症候群
13.QT 延長症候群
14.僧帽弁逸脱症
15.褐色細胞腫,甲状腺機能低下症
16.薬物中毒
17.期外収縮後T 波異常,ペーシング後T 波異常 -
図1 症例:発症4時間の後壁梗塞症例の心電図
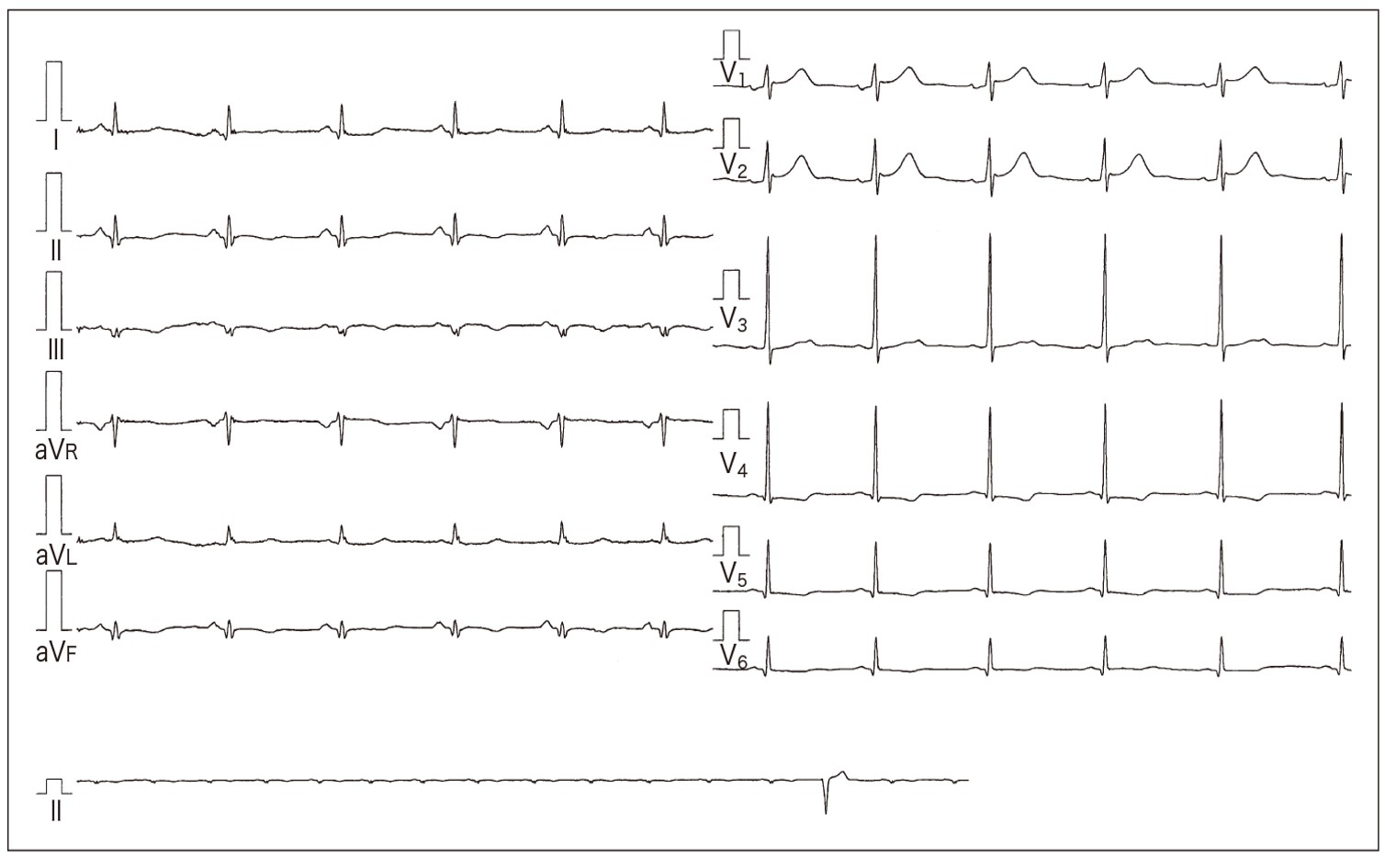
64歳,男性.STの上昇は明らかではないが
V1誘導でR波の増高を認める.心臓カテーテル検査では回旋枝に完全閉塞病変を認めた.
-
表4 各種心筋マーカーと経時的推移
初期上昇開始 最高値 正常化 CPK 4~8 時間 24 時間 3~4 日 CK-MB 3~12 時間 24 時間 2~3 日 TnI 3~12 時間 24 時間 5~6 日 TnT 3~12 時間 12~48 時間 5~14 日 白血球数 2 時間 2~4 日 1 週間 AST(GOT) 8~12 時間 18~36 時間 3~4 日 LDH 24~48 時間 3~6 日 8~14 日 ミオグロビン 1~4 時間 6~7 時間 24 時間 ミオシン軽鎖 4~12 時間 3~5 日 7~14 日 H-FABP 2~3 時間 3~6 時間 24~36 時間 -
図2 冠動脈CT
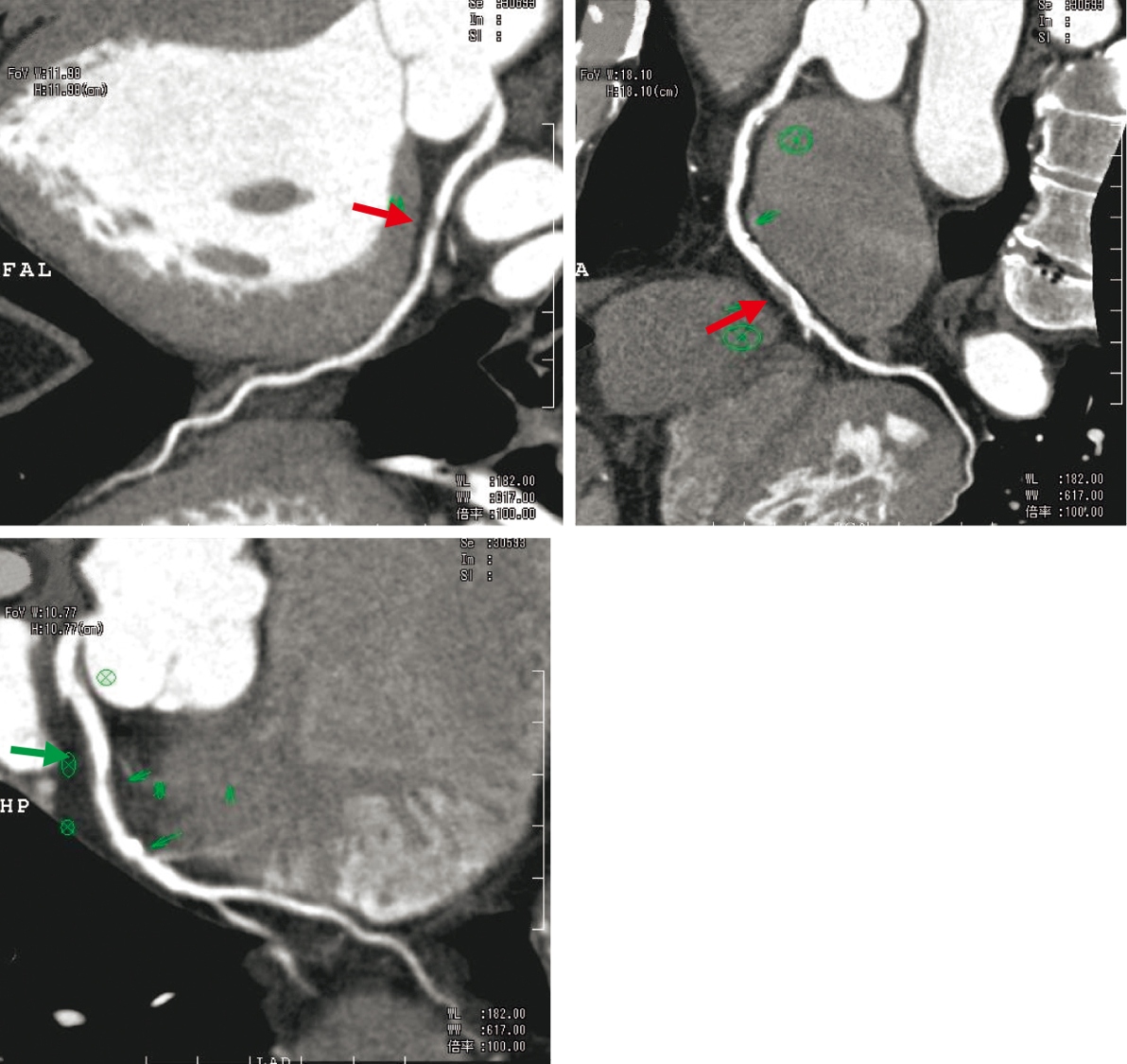
56歳男性,不安定狭心症.前下行枝に90%狭窄あり.すでに同時期に右冠動脈,回旋枝にも狭窄を認める.
-
図3 冠動脈AHA分類と本分類による狭窄度の算出法
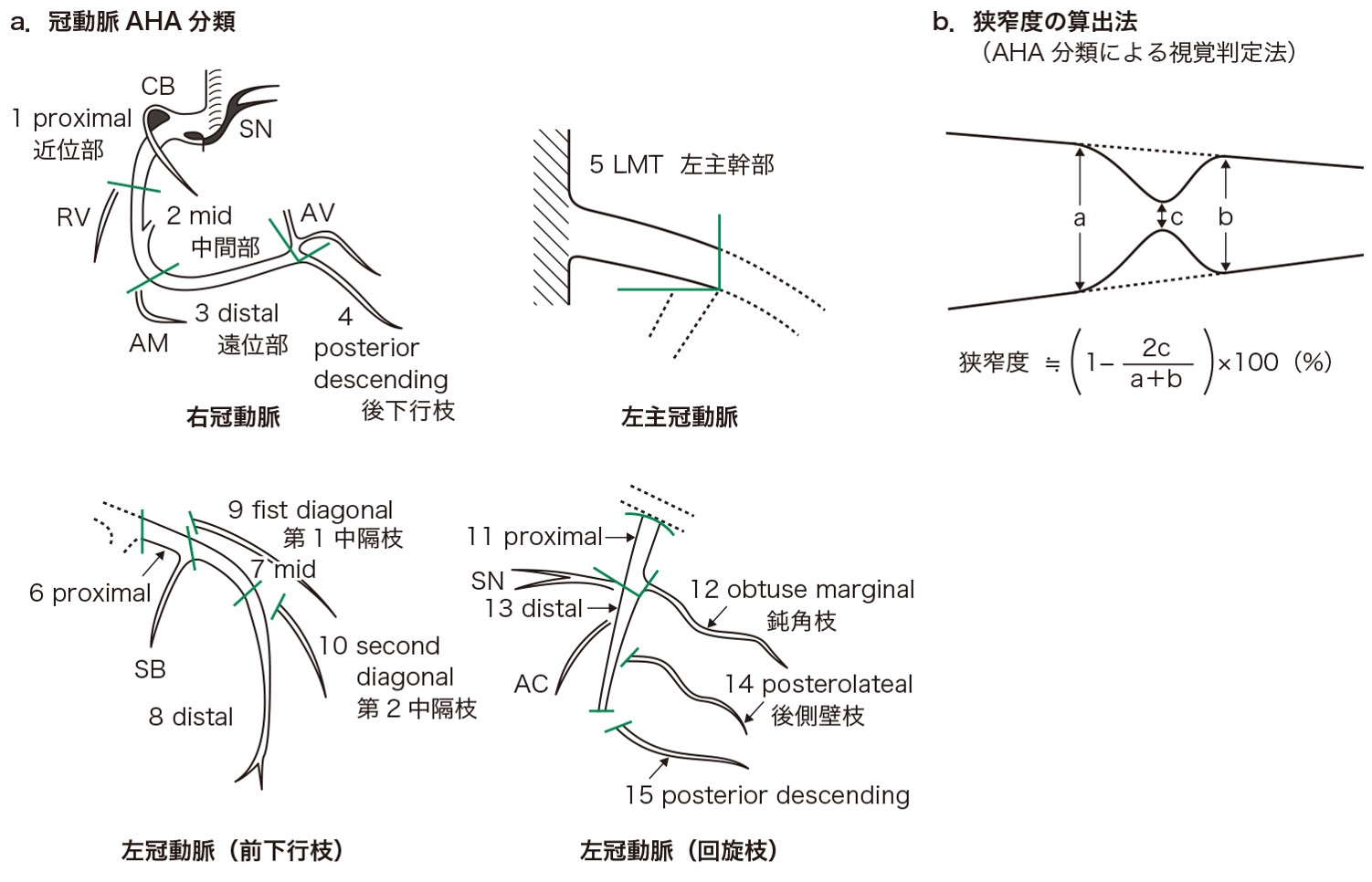
SN:sinus node artery (洞結節枝),CB:conus branch (円錐枝),RV:right ventricular branch (右室枝),AM:acute marginal branch (鋭角枝),AV:atrioventricular node artery (房室結節枝),LMT:left main trunk (左冠動脈主幹部),SB:septal branch (中隔枝),AC:atrial circumflex branch (心房回旋枝)
-
図4 OCT画像